Il joue en quelque sorte le rôle d’un roulement à billes et d’un amortisseur entre les extrémités osseuses, accompagnant chacun de nos efforts et mouvements. Ce tissu peut être le siège de lésions traumatiques, dégénératives ou secondaires à une pathologie de l’os sous chondral (ostéochondrite retrouvée essentiellement chez l’adolescent). Elles sont responsables de douleurs mais aussi d’épanchements articulaires récidivants notamment lors des activités à impact. Traumatisés, un pavé de cartilage et l’os adjacent peuvent être séparés du reste de l’articulation. Le défect est alors le point de départ d’une arthrose focalisée. Démuni de vascularisation et d’innervation, le cartilage n’est pas spontanément doté d’une capacité de cicatrisation. Il faut le remplacer lorsqu’il est détruit. C’est la chirurgie radicale par prothèse.
Mais une option conservatrice existe afin d’éviter cette évolution et consiste à réaliser une greffe cafrtilagineuse.
La chirurgie du cartilage
En quoi consiste la chirurgie ?
1°) La chondroplastie
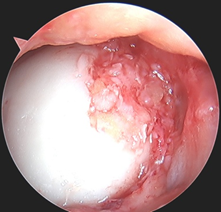
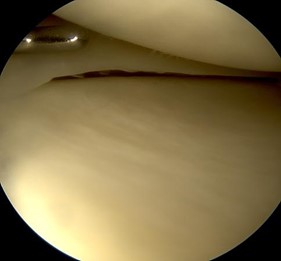
La chirurgie se fait sous arthroscopie et consiste à débrider la lésion, c’est-à-dire retirer tous les fragments instables via des instruments adaptés.
Il s’agit d’une intervention chirurgicale qui grâce à une caméra miniaturisée et à des instruments micro-chirurgicaux (mécaniques ou motorisés), va permettre de traiter une pathologie de l’articulation du genou. Le chirurgien s’oriente grâce à un écran sur lequel est diffusé l’image de l’intérieur de votre articulation connectée à la caméra.
Deux petites incisions de l’ordre d’un centimètre sont faites de part et d’autre du ligament patellaire pour permettre l’introduction des instruments.
Ce geste permettra d’explorer votre articulation complètement et de faire le point sur les autres structures potentiellement lésées lors de l’accident traumatique (ménisque, ligament).
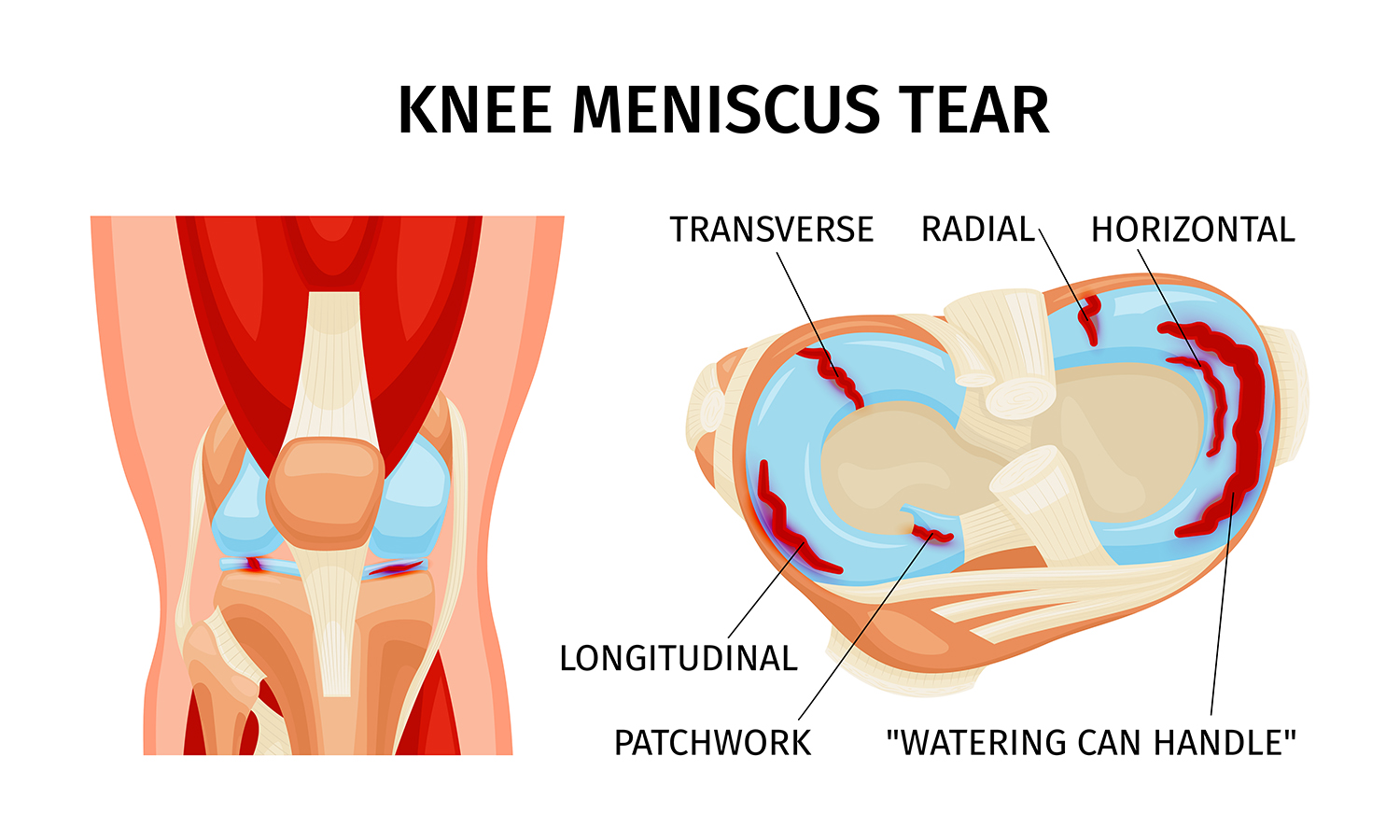
Une attention particulière sera portée sur l’état de vos ménisques qui ont un rôle fondamental dans la prévention de l’évaluation de votre genou vers l’arthrose mais également dans sa stabilité. Tout sera ainsi fait pour préserver votre capital méniscal et cartilagineux.
2°) La reconstruction cartilagineuse
En cas de décision opératoire, votre chirurgien va vous proposer un geste de reconstruction du cartilage afin de remplacer la zone lésée. Plusieurs méthodes existent et leur recours dépend du type de lésion et du profil du patient. Il sera réalisé une greffe cartilagineuse.
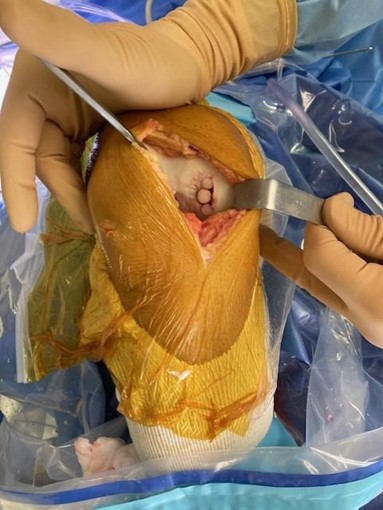
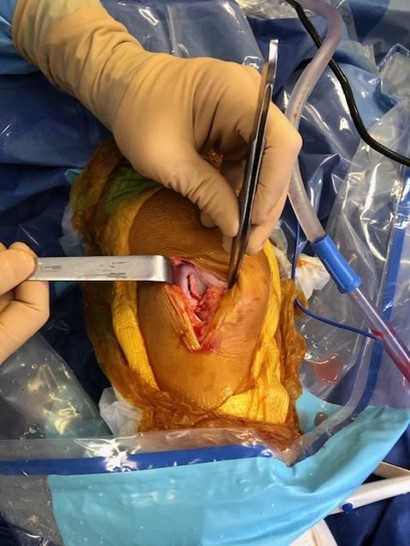
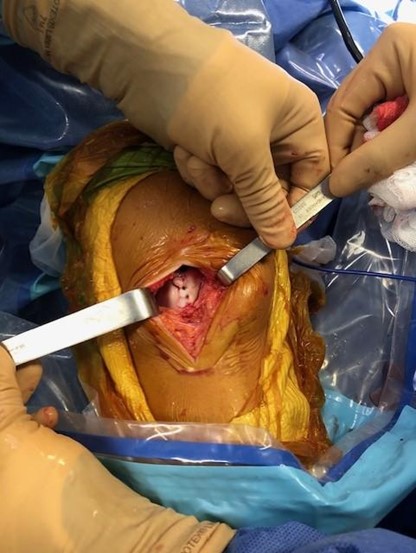
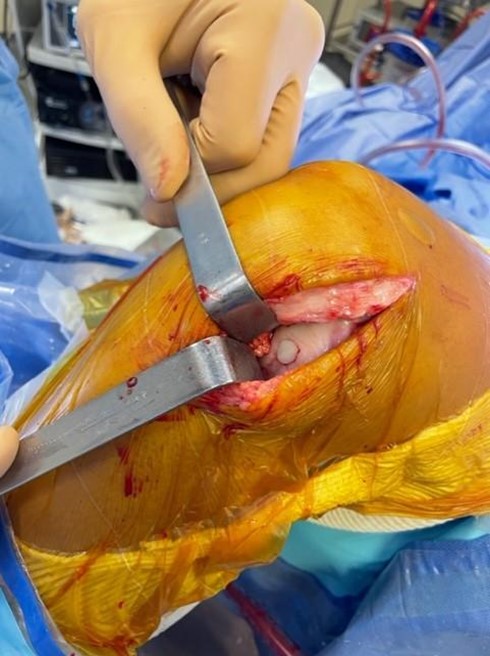
L’opération peut être réalisée sous arthroscopie ou à ciel ouvert.
- Autocart
Une technique récente de greffe cartilagineuse est réalisée à Aguiléra, il est utilisé le système autocart d’Arthrex pour combler la perte cartilagineuse. La technique est la suivante :
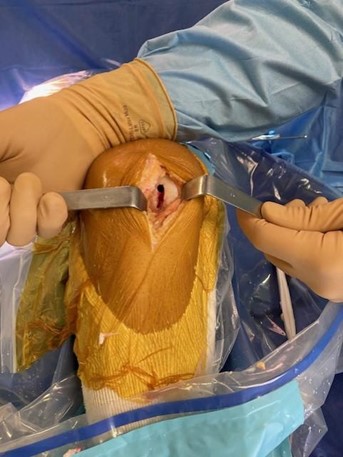
Sous arthroscopie, après repérage et régularisation de la lésion jusqu’à l’os, du tissu cartilagineux est prélevé sur une zone peu contrainte et moins concernée par l’arthrose. Ce prélèvement est morcelé, puis mélangé avec du PRP (Plasma Riche en Plaquettes). En effet, une propriété intéressante et spécifique des plaquettes est leur forte concentration en facteurs de croissance. Et donc une capacité à initier la cicatrisation de quasiment tous les tissus organiques. Cette adjonction de PRP au tissu cartilagineux morcelé, va ainsi favoriser la réparation cartilagineuse par incorporation de la greffe au sein de la lésion. Afin de favoriser l’adhésion au tissu osseux, l’ensemble est fixé physiquement et chimiquement (thrombine).
Quelles sont les suites classiques ?
La chirurgie dure entre 30 et 60 minutes en fonction des gestes à réaliser et se fait généralement sous anesthésie générale. Vous pourrez discuter du type d’anesthésie avec nos anesthésistes.
Les suites opératoires sont variables en fonction des patients et de la pathologie traitée. Il est classique d’avoir une dizaine de jours post opératoire relativement désagréable avec notamment l’apparition d’un hématome qui peut être plus ou moins important et ne nécessite pas de s’inquiéter outre mesure.
En cas de reconstruction cartilagineuse, l’appui ne sera pas autorisé pour une période de 6 semaines soit 45 jours (une paire de cannes anglaises vous sera prescrite)
Les pansements sont à refaire uniquement si ceux-ci sont souillés et les agrafes à retirer au quinzième jour.
Des séances de kinésithérapie seront prescrites pour vous aider à récupérer.
En général, vous devriez vous sentir mieux assez rapidement et apte à reprendre votre activité professionnelle aux alentours de 8 semaines pour une activité de bureau ou 4 mois pour une activité qui sollicite vos genoux (manutention..).
Ces délais peuvent fortement varier d’un individu à l’autre et les informations sont données à titre de moyenne.
Quels sont les résultats à espérer ?
En moyenne, la reprise des activités s’effectue entre 9 mois et 1 an. La reprise du sport à 6 mois est généralement trop précoce car la greffe encore en phase de d’intégration et les contraintes imposées à la greffe peuvent être préjudiciables.
Quelques chiffres provenant d’études scientifiques :
70% des sportifs reprennent à un niveau égal ou supérieur à ce qu’ils avaient avant le traumatisme.
Il convient d’être prudent lors de votre reprise d’activité sportive et ne pas négliger les bases fondamentales pour diminuer les risques de rechute : échauffement, hydratation, sommeil, nutrition. Discutez avec votre chirurgien ou médecin du sport pour plus d’informations.
Quelles sont les complications possibles ?
Comme tout acte opératoire, il y a des complications possibles après cette chirurgie. Fort heureusement, celles-ci sont très rares mais il convient de les connaître pour pouvoir les prendre en charge rapidement le cas échéant :
- Infection : complication très rare après arthroscopie de genou, elle se manifeste par une fièvre > 38.5°, une douleur importante du genou qui peut être d’aspect rouge et inflammatoire. Le genou est généralement très gonflé. Si vous avez ces symptômes, veuillez contacter l’équipe chirurgicale qui vous verra rapidement.
-
- Raideur articulaire : principalement en extension, il est assez fréquent d’avoir des difficultés à étendre complètement la jambe après la chirurgie. Ceci ne doit pas persister trop longtemps au risque de ne pas récupérer l’extension complète. Votre chirurgien insistera sur ce point et vous demandera de travailler activement la récupération de l’extension de votre genou.
- Perte de sensibilité cutanée : L’incision chirurgicale peut être responsable d’une perte ou diminution de sensibilité au niveau de la partie latérale de votre genou. Ceci est assez fréquent et ne doit pas vous inquiéter.
-
- Hématome : un hématome du genou peut se produire notamment si vous reprenez trop tôt et trop fort la rééducation après la chirurgie.
- Phlébite : un caillot dans une veine peut se produire après chirurgie du genou. Le risque étant que ce caillot migre vers les poumons causant une embolie pulmonaire potentiellement fatale. Une douleur du mollet doit vous alerter et nécessite une consultation urgente avec votre médecin qui prescrira un écho-doppler afin de contrôler si vous avez une phlébite ou non. Afin de prévenir la phlébite il est conseillé de marcher régulièrement après l’opération et de bien s’hydrater.
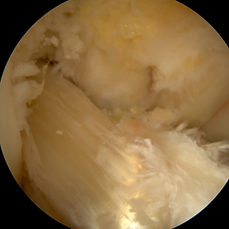
Ce geste permettra d’explorer votre articulation complètement et de faire le point sur les autres structures potentiellement lésées lors de l’accident traumatique (ménisque, cartilage, ligament).
Une attention particulière sera portée sur l’état de vos ménisques qui ont un rôle fondamental dans la prévention de l’évaluation de votre genou vers l’arthrose mais également dans sa stabilité. Tout sera ainsi fait pour préserver votre capital méniscal et le suturer. Il faut savoir qu’en cas de suture méniscale associée, la récupération sera plus longue et peut-être plus douloureuse.

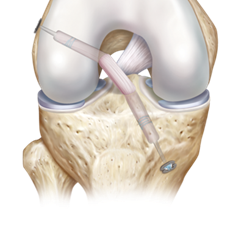
Comment se passe la chirurgie ?
La chirurgie consiste donc à remplacer le ligament rompu par le greffon prélevé (tendon quadricipital ou ischio-jambier). Après réalisation de l’exploration de votre articulation sous arthroscopie, deux tunnels sont réalisés (un au tibia et un au fémur), leur positionnement est important, il reproduira le positionnement de votre LCA original et sera contrôlé lors de l’acte opératoire. La greffe sera ensuite introduite dans les deux tunnels et fixée par un système de vis résorbable ou un bouton métallique.
Quelles sont les suites classiques ?
La chirurgie dure entre 30 et 60 minutes en fonction des gestes à réaliser (suture méniscale, geste en externe..) et se fait généralement sous anesthésie générale. Vous pourrez discuter du type d’anesthésie avec nos anesthésistes.
Les suites opératoires sont variables en fonction des patients et de la pathologie traitée. Toutefois, après votre premier lever encadré par notre équipe vous serez autorisé à appuyer complètement sur votre jambe immédiatement après la chirurgie.
Une paire de cannes anglaises vous sera prescrite et à conserver plusieurs jours jusqu’à ce que vous vous sentiez en confiance pour les retirer. Nous recommandons de retirer dans un premier temps une seule canne.
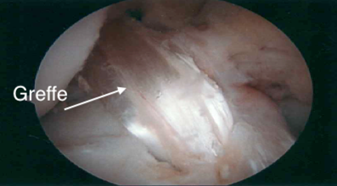
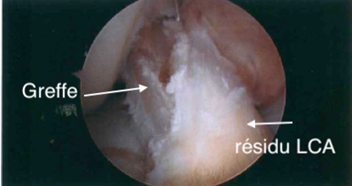
Quelles sont les suites classiques ?
La chirurgie dure entre 30 et 60 minutes en fonction des gestes à réaliser (suture méniscale, geste en externe..) et se fait généralement sous anesthésie générale. Vous pourrez discuter du type d’anesthésie avec nos anesthésistes.
Les suites opératoires sont variables en fonction des patients et de la pathologie traitée. Toutefois, après votre premier lever encadré par notre équipe vous serez autorisé à appuyer complètement sur votre jambe immédiatement après la chirurgie.
Une paire de cannes anglaises vous sera prescrite et à conserver plusieurs jours jusqu’à ce que vous vous sentiez en confiance pour les retirer. Nous recommandons de retirer dans un premier temps une seule canne.
Les pansements sont à refaire uniquement si ceux-ci sont souillés, les points sont résorbables, les stéri-strip sont à retirer au 15è jour environ.
Des séances de kinésithérapie seront prescrites avant la chirurgie et après pour vous aider à récupérer. En général, vous devriez vous sentir mieux assez rapidement et apte à reprendre votre activité professionnelle aux alentours de 4 semaines pour une activité de bureau ou 3 mois pour une activité qui sollicite vos genoux (manutention..).
La reprise de la conduite automobile est généralement possible après une vingtaine de jours
Ces délais peuvent fortement varier d’un individu à l’autre et les informations sont données à titre de moyenne.
Quels sont les résultats à espérer ?
Pour les sportifs amateurs, l’objectif est la reprise du sport à moyen terme. Avant de valider celle-ci vous aurez des tests à effectuer et serez vu en consultation par un médecin du sport. En moyenne, la reprise s’effectue entre 9 mois et 1 an. La reprise du sport à 6 mois est généralement trop précoce car la greffe encore en phase de d’intégration et les contraintes imposées à la greffe peuvent être préjudiciables.
Quelques chiffres provenant d’études scientifiques :
- 75% des sportifs reprennent à un niveau égal ou supérieur à ce qu’ils avaient avant le traumatisme.
- Le risque de rupture de greffe est d’autant plus grand que le sujet est jeune, de sexe masculin et pratique un sport de pivot.
- Ce risque s’élève à 20% chez les sujets de moins de 20 ans.
- Le taux de re-rupture global est d’environ 5%.
Il convient d’être prudent lors de votre reprise d’activité sportive et ne pas négliger les bases fondamentales pour diminuer les risques de rechute : échauffement, hydratation, sommeil, nutrition. Discutez avec votre chirurgien ou médecin du sport pour plus d’informations.
Quelles sont les complications possibles ?
Comme tout acte opératoire, il y a des complications possibles après cette chirurgie. Fort heureusement, celles-ci sont très rares mais il convient de les connaître pour pouvoir les prendre en charge rapidement le cas échéant :
-
- Infection : complication très rare après arthroscopie de genou, elle se manifeste par une fièvre > 38.5°, une douleur importante du genou qui peut être d’aspect rouge et inflammatoire. Le genou est généralement très gonflé. Si vous avez ces symptômes, veuillez contacter l’équipe chirurgicale qui vous verra rapidement.
-
- Raideur articulaire : principalement en extension, il est assez fréquent d’avoir des difficultés à étendre complètement la jambe après la chirurgie. Ceci ne doit pas persister trop longtemps au risque de ne pas récupérer l’extension complète. Votre chirurgien insistera sur ce point et vous demandera de travailler activement la récupération de l’extension de votre genou.
-
- Cyclops syndrome : Dans de rare cas (2 à 3%) l’extension peut être impossible en rapport avec une cicatrisation fibreuse de la partie antérieure de votre greffe qui vient empêcher l’extension complète (blocage mécanique). Appelé cyclops syndrome, cette complication nécessite une autre chirurgie sous arthroscopie pour réséquer cette cicatrisation excessive.
-
- Perte de sensibilité cutanée : L’incision chirurgicale peut être responsable d’une perte ou diminution de sensibilité au niveau de la partie latérale de votre genou. Ceci est assez fréquent et ne doit pas vous inquiéter.
-
- Phlébite : un caillot dans une veine peut se produire après chirurgie du genou. Le risque étant que ce caillot migre vers les poumons causant une embolie pulmonaire potentiellement fatale. Une douleur du mollet doit vous alerter et nécessite une consultation urgente avec votre médecin qui prescrira un écho-doppler afin de contrôler si vous avez une phlébite ou non. Afin de prévenir la phlébite il est conseillé de marcher régulièrement après l’opération et de bien s’hydrater.
-
- Hématome : un hématome du genou peut se produire notamment si vous reprenez trop tôt et trop fort la rééducation après la chirurgie. Votre genou doit connaître une période de plusieurs jours de repos avant toute kinésithérapie intensive et un glaçage régulier. L’hématome peut aussi se situer au niveau de la partie postérieure de la jambe et « descendre » dans la jambe (notamment en cas de chirurgie aux ischio jambiers)
-
- Re-rupture : Le résultat des chirurgies de reconstruction du LCA est généralement excellent. Toutefois sachez que ce ligament peut rompre également (de la même manière qu’il a déjà rompu une première fois) et qu’en fonction des études et du profil du patient ce risque peut aller de 2 à 5%.

